Catatan Kuliah Radioterapi
RADIOTERAPI KANKER
Terapi radiasi (radioterapi) merupakan salah satu
teknik pengobatan utama penyakit kanker yang banyak digunakan karena tingginya
tingkat keefektifan radiasi pengion untuk merusak DNA sel kanker (Tubiana dkk., 2005). Radioterapi eksternal
merupakan teknik pengobatan kanker menggunakan berkas radiasi pengion yang di
arahkan pada bagian tubuh pasien yang didiagnosa terdapat kanker. Sumber
radiasi pengion yang umumnya digunakan dalam prosedur radioterapi eksternal
adalah sinar gamma dengan intensitas tinggi, misalnya pesawat Cobalt-60 (Jenko, 2008). Penggunaan sinar gamma
berintensitas tinggi dapat menjangkau dan memutuskan DNA sel kanker (Syaifudin, 2013).
1 Tumor (Neoplasma)
Tumor atau neoplasma merupakan pertumbuhan sel
abnormal secara terus-menerus meskipun rangsangan telah dihentikan dan
cenderung bersifat merugikan penderita. Berdasarkan tingkat keganasannya,
neoplasma dibedakan menjadi jinak (benign)
dan ganas (malignant). Istilah kanker
yang dikenal dalam istilah medis merupakan definisi tumor yang bersifat malignant (ganas) dan dapat menyebar
secara invasi maupun metastasis (Cutter dkk., 1999).
Kanker merupakan kumpulan sel abnormal yang
tumbuh secara tak terkendali akibat terjadinya mutasi gen pada DNA sel (Hejmadi, 2010). Mutasi pada proto-onkogen (proto-oncogenes) dan gen penekan tumor (tumor-suppressor genes) menyebabkan
proliferasi sel menjadi tak terkendali dan sementara itu, proses apoptosis
tidak dapat mengimbangi laju proliferasi. Ketidakseimbangan laju proliferasi
dan apoptosis sel inilah yang menyebabkan tumor
menjadi bersifat malignant (Syaifudin, 2013).
Pembelahan sel-sel kanker hanya dapat dihentikan
dengan cara menghancurkan pusat pembelahan sel kanker, yaitu onkogen yang
terletak pada DNA di dalam kromosom inti sel kanker. Kematian onkogen dalam DNA
sel akan menghentikan semua proses mitosis, produksi enzim kolagenesis IV dan
produksi faktor angiogenesis yang menyebabkan sel kanker mengalami nekrosis
atau kematian (Syaifudin, 2013).
Pertumbuhan cepat sel kanker didukung oleh
kemampuan angiogenesis sel kanker, yaitu kemampuan membentuk pembuluh darah
secara mandiri untuk memperoleh nutrisi dan oksigen lebih banyak dibandingkan
dengan sel normal (Lam, 2003). Banyaknya pembuluh darah
dalam sel kanker menyebabkan bahan kontras dalam pemeriksaan CT-Scan lebih banyak diserap oleh sel kanker, sehingga
jaringan kanker lebih mudah dibedakan dari jaringan normal di sekitarnya (ACR, 2013).
Perencanaan radioterapi merupakan prosedur
fundamental yang menentukan keberhasilan pengobatan kanker (Barrett dkk., 2009). Perencanaan radioterapi
dilakukan oleh tim medis yang terdiri dari dokter ahli onkologi radiasi dan
fisikawan medis untuk melakukan analisa klinis berdasarkan semua informasi
pasien bersangkutan yang meliputi; kondisi pasien, kondisi tumor, dan
penanganan medis lain yang pernah dijalani oleh pasien. Seluruh informasi
pasien tersebut digunakan untuk melakukan perencanaan radioterapi dengan tujuan
untuk memaksimalkan efek positif pasca radioterapi dilakukan (Barrett dkk., 2009).
Perencanaan radioterapi lebih cenderung menggunakan
hasil citra CT-Scan daripada hasil
radiografi sinar-X karena citra CT-Scan mampu
menampilkan perbedaan koefisien atenuasi sel dalam bentuk citra 3D (Guy dan
Ffytche, 2005). Penggunaan citra CT –Scan dalam perencanaan radioterapi
dapat membantu fisikawan medis dalam
menentukan arah penyinaran radioterapi eksternal yang terbaik dengan cara
memperhatikan sebaran dosis radiasi yang diterima oleh kanker dan organ normal
di sekitar kanker (Jenko, 2008).
Penentuan area radiasi merupakan prosedur
pendefinisian volum kanker dan organ normal di sekitar kanker yang terdampak
radiasi selama prosedur radioterapi dilakukan (IAEA, 2004). Pendefinisian volum organ
yang berisiko terdampak radiasi diperlukan untuk mengevaluasi tingkat kerusakan
organ berdasarkan besarnya dosis yang diterima per satuan volum organ tersebut (Podgorsak, 2005).
Pedoman pendefinisian volum target dalam
radioterapi eksternal menggunakan sumber radiasi jenis foton dijelaskan dalam
artikel 50 dan 62 ICRU (International
Commission on Radiation Units and Measurement) (Jayaraman dan Lanzl, 2004). Volum target radioterapi meliputi 3 volum utama, yaitu gross tumor volume (GTV), clinical target volume (CTV), dan planning tumor volume (PTV). Gross
tumor volume (GTV) merupakan area yang dideteksi sebagai lokasi tumor
primer dengan densitas sel tumor paling besar (Joiner dan Kogel, 2009).
Clinical
target volume (CTV) merupakan
area GTV ditambah dengan volume disekitar GTV yang diduga menjadi lokasi penyebaran
tumor. Batas GTV-CTV ditentukan
berdasarkan karakteristik biologis tumor dan keputusan ahli onkologi radiasi. Planning target volume (PTV) merupakan
area CTV ditambah dengan batas
tambahan bagi pergerakan atau deformasi CTV
(Joiner dan Kogel, 2009). Kontur GTV, CTV, dan PTV dibuat dengan menggunakan citra hasil CT-Scan pasien. Proses pengonturan
dilakukan secara bertahap pada setiap irisan (slice) axial citra CT-Scan untuk mengurangi risiko
kerusakan organ normal di sekitar GTV akibat paparan radiasi yang tidak
seharusnya diberikan (Barrett dkk., 2009).
Prosedur segmentasi kanker di setiap irisan axial
CT-Scan pasien memerlukan banyak waktu,
sehingga dibutuhkan prosedur semiotomatis yang dapat mempercepat prosedur
pendefinisian target radiasi. Penelitian segmentasi area sacrum untuk penentuan sebaran dosis radiasi (Dose Volume Histogram, DVH) yang dilakukan Marinetto (Marinetto dkk., 2014) menghasilkan beda mutlak (absolute difference) sebesar 0,5 – 3%
dari hasil segmentasi manual yang dilakukan oleh dokter ahli. Oleh karena itu,
nilai bilangan CT dapat digunakan
sebagai salah satu parameter dalam segmentasi organ tubuh manusia.
Dosis
optimum dalam prosedur radioterapi kuratif merupakan dosis radiasi yang
diharapkan mampu meminimalkan efek komplikasi yang dapat dirasakan oleh pasien.
Oleh karena itu, perwujudan efek samping
akibat prosedur radioterapi dapat
digunakan sebagai indikator pengobatan yang optimum dan meningkatnya peluang
penyembuhan kanker. Pemberian dosis optimum pada radioterapi kuratif dipastikan
akan menimbulkan efek akut maupun efek kronis nagi pasien. Hal ini dikarenakan
volume target dalam radioterapi selalu mencakup sejumlah jaringan normal untuk
mengantisipasi adanya penyebaran sel kanker dalam ukuran mikroskopis. Selain
itu, jaringan atau organ normal yang berada pada lintasan berkas radiasi juga
pasti akan menerima dosis radiasi yang relevan dengan dosis optimum yang
direncanakan (Joiner & Kogel, 2009).
Perbedaan
dasar antara efek akut dan kronis radiasi adalah waktu terjadi dan penyebab
terjadinya efek tersebut. Efek akut radiasi akan segera teramati setelah
paparan radiasi sehubungan dengan kematian sel dengan jumlah besar pada
jaringan yang memiliki mekanisme proliferasi aktif. (Tubiana et al., 2005). Sedangkan efek kronis
radiasi baru dapat teramati setelah waktu tunda (masa laten) sekitar 90 hari
hingga beberapa tahun setelah prosedur radioterapi dilakukan berkaitan dengan rendahnya kemampuan self repairing yang dimiliki oleh sel
tersebut (Joiner & Kogel, 2009).
Efek akut
radiasi dikenal pula sebagai efek deterministik, yaitu efek yang hanya
muncul jika dosis radiasi yang diterima tubuh pasien telah melebihi batas
ambang dosis (threshold dose) dan
efek tersebut cenderung timbul dengan waktu tunda yang relatif singkat
dibanding efek stokastik. Keparahan efek deteministik akan meningkat apabila
dosis radiasi yang diterima semakin besar (Cember & E. Johnson, 2009).
Efek radiasi secara akut pada
seluruh tubuh akan direspon oleh masing-masing organ sesuai dengan dosis ambang
radiasinya sehubungan dengan sensitivitas masing-masing sel penyusun organ
tersebut. Oleh karena itu, dikenal istilah Sindroma Radiasi Akut (SRA) yang merupakan
sekumpulan sindrom klinik yang terjadi dalam waktu beberapa detik hingga 3 hari
setelah paparan radiasi pengion secara akut pada seluruh tubuh dengan dosis
yang relatif tinggi ( ≥ 1 Gy). Gejala umum efek akut radiasi dapat berupa mual,
muntah, rasa tak enak badan, kelelahan, peningkatan suhu tubuh, dan perubahan
pembentukan sel darah. Perwujudan SRA ini diklasifikasikan menjadi tiga jenis
sindroma, yaitu sindroma hematopoietik, gastrointestinal, dan sistem saraf
pusat (Cember & E. Johnson, 2009).
Sindroma
hematopoietik berdampak utama pada proses pembentukan sel darah (menyerang
sumsum tulang). Dosis ambang terjadinya perubahan jumlah sel darah yang dapat
diamati adalah 0,5 Gy (50 rads), sedangkan sindroma hematopoietik akan tampak
setelah seluruh tubuh terpapar radiasi gamma dengan dosis sekitar 2 Gy. Jumlah
sel limfosit akan menurun dalam waktu beberapa jam pasca pajanan radiasi,
sedangkan jumlah granulosit dan trombosit akan menurun dalam selang waktu lebih
lama (beberapa hari atau minggu) seperti yang ditunjukkan oleh Gambar 2.12.
Penurunan jumlah limfosit total dapat digunakan untuk memperkirakan tingkat
keparahan yang mungkin diderita individu akibat paparan radiasi secara akut.
Sindroma
Sistem Pencerenaan (Gastrointenstinal
Syndrom) akan teramati setelah tubuh terpapar radiasi ≥10 Gy yang
menyebabkan kerusakan epitel usus dan kerusakan total sumsum tulang. Gejala
yang timbul meliputi seluruh gejala seperti pada sindroma hematopoietik, namun
gejala berupa mual parah, muntah, dan diare akan terjadi secara segera setelah paparan
radiasi (Cember & E. Johnson, 2009).
Sindroma
Sistem Saraf Pusat (Central Nervous System Syndrom / CNS) akan terjadi setelah
dosis radiasi melampaui dosis ambang 20 Gy. Gejala yang muncul pada sindrom CNS
adalah hilangnya kesadaran setelah paparan radiasi selama beberapa menit dan
bahkan dapat menyebabkan kematian apabila paparan radiasi terjadi selama
beberapa jam hingga beberapa hari. Semakin besar dosis radiasi melampaui dosis
ambang CNS, maka akan menyebabkan semakin cepat hilangnya kesadaran individu setelah
paparan radiasi tersebut (Cember & E. Johnson, 2009).
Efek
deterministik merupakan salah satu bentuk pembatas bagi dosis yang dapat
diberikan pada prosedur radioterapi sehubungan dengan kerusakan yang dapat
bersifat fatal bagi beberapa jaringan, sehingga diperlukan perencanaan dosis
radiasi yang tepay agar diperoleh dosis optimum untuk menyebuhkan kanker dan
meminimalkan efek radiasi bagi organ normal di sekitarnya (Joiner & Kogel, 2009).
Efek kronis
radiasi sering dikenal pula sebagai efek stokastik. Efek kronis dapat muncul
tanpa mengenal batas ambang dosis radiasi, sehingga dosis yang rendah sekalipun
dapat menyebabkan efek kronik yang dampaknya baru akan muncul setelah waktu tunda
yang relatif cukup lama. Waktu tunda atau masa laten merupakan kondisi tanpa
gejala yang sesungguhnya merupakan proses terjadinya kerusakan sel lanjutan
akibat radiasi yang kemudian baru akan menimbulkan gejala saat kerusakan sel
telah mengakibatkan disfungsionalitas organ yang disusun oleh sel-sel tersebut.
Pada beberapa kasus tertentu, efek
kronis radiasi baru akan teramati ketika individu yang terpapar radiasi memiliki
keturunan. Oleh karena itu, prosedur radioterapi harus mempertimbangkan jenis
sel di sekitar kanker untuk dapat merencanakan dosis dan arah penyinaran
terbaik, sehingga meminimalkan efek stokastik dan menghindarkan efek deterministik
yang dapat diderita oleh pasien (IAEA, 2004).
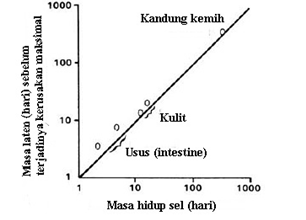
Terjadinya efek
akut (deterministik) radiasi bergantung pada kemampuan proliferasi sel yang
pada beberapa organ tertentu cenderung bersifat lambat, misalnya pada sel
epitel pada kandung kemih (bladder)
yang cenderung memiliki masa hidup yang cukup panjang. Oleh karena itu, masa
laten akibat radiasi pada kandung kemih dapat mencapai lebih dari 3 bulan,
sehingga akan menahan pathogenesis reaksi akut radiasi (Gambar 2.13).
Sedangkan, pada kasus sel paru-paru, reaksi akut dan kronis dapat bergabung
tanpa disertai dengan timbulnya gejala tertentu untuk membedakan efek akut dan
kronis tersebut. Perbedaan jelas antara efek akut dan kronis terletak pada
perkembangan tingkat kerusakan yang ditimbulkannya (Tubiana et al., 2005).
Gambar 2 Panjang interval
antar irradiasi dan kenampakan kerusakan maksimum jaringan sebagai fungsi
masa hidup dari sel-sel yang berbeda (Tubiana et al.,
2005)
|
Kerusakan akibat
efek akut radiasi akan dapat diperbaiki secara cepat dan memiliki kemungkinan
untuk pulih, namun kerusakan akibat efek kronis radiasi cenderung tidak dapat
dipulihkan karena kerusakan sel akibat radiasi tidak dapat diperbaiki oleh
mekanisme alami sel yang cenderung membutuhkan waktu yang lama berkaitan dengan
kemampuan proliferasi sel yang rendah. Keberadaan efek kronis radiasi inilah
yang kemudian dapat menyebabkan jaringan semakin mengalami proses atropi.
Selain itu, efek kronis radiasi juga dapat menyebabkan perubahan pengurangan
kemampuan proliferasi sel punca (stem
cell) pada sistem hemopoietik akibat adanya prosedur irradiasi yang berulang
berkaitan dengan kerusakan vascular selama radioterapi dilakukan (Tubiana et al., 2005).
Komplikasi
akibat efek kronis radiasi bukan hanya bergantung pada kerusakan vascular yang
terjadi akibat radiasi, namun lebih bergantung pada jenis jaringan dan
sensitivitas yang dimilikinya. Oleh karena itu, efek radiasi akan berbeda pada
tiap jaringan bergantung pada dosis yang mampu ditoleransi oleh jaringan
tersebut (Tabel 1).
Organ
|
Jenis kerusakan
|
TD 5/5 (Gy)
|
TD 50/5 (Gy)
|
Luasan organ
terpapar (Ukuran atau panjang)
|
Sumsum tulang
|
Aplasia,
pancytopenia
|
2-5/30
|
4-5/4080
|
Total/sebagian
|
Hati
|
Hepatitis
akut dan kronis
|
25/15
|
40/20
|
sebagian/total
|
Perut
|
Perforation,
ulcer, haemorrhage
|
45
|
55
|
100 cm2
|
Usus (intestine)
|
Ulcer,
perforation, haemorrhage
|
45/50
|
55/65
|
400 cm2 /
100 cm2
|
Otak
|
Infraction,
nekrosis
|
50
|
60
|
Keseluruhan
|
Spinal cord
|
Infraction,
nekrosis
|
45
|
55
|
10 cm
|
Jantung
|
Pericarditis
dan pancarditis
|
45/70
|
55/80
|
50% / 25%
|
Paru-paru
|
Pneumonitis
akut dan kronis
|
30/15
|
50/25
|
10 cm2
/ total
|
Ginjal
|
Nephrosclerosis
akut dan kronis
|
15/20
|
20/25
|
Total /
sebagian
|
Dosis toleransi
yang ditampilkan pada Tabel 2.2 di atas menunjukkan efek keparahan komplikasi.
TD 5/5 dan TD 50/5 masing-masing menunjukkan terjadinya 5% dan 50% efek keparahan komplikasi pada 5
tahun setelah prosedur radioterapi dilakukan (Tubiana et al., 2005).
Efek radiasi pada tubuh dapat
bersifat deterministik maupun stokastik bergantung pada dosis radiasi dan jenis
sel yang menyusun organ yang terpapar radiasi selama prosedur radioterapi dilakukan
(Cember & E. Johnson,
2009).
Radiosensitivitas
jaringan dapat diklasifikasikan menjadi tiga jenis, yaitu radiosensitif tinggi,
radiosensitif menengah, dan kurang radiosensitif. Jaringan radiosensitif tinggi
merupakan jaringan yang paling sensitif terhadap radiasi sehubungan dengan
aktivitas proliferasi sel yang tinggi. Paparan radiasi dapat merusak sel yang
aktif berploriferasi tersebut, sehingga menyebabkan penurunan jumlah sel. Contoh
sel dengan radiosensitivitas tinggi antara lain sumsum tulang, jaringan limfoid,
gastrointestinal (pencernaan), epitelium, gonad, dan jaringan embrionik. Sel
radiosensitivitas menengah adalah kulit, endothelium vascular, paru-paru,
ginjal, hati, dan lensa (mata). Sedangkan jaringan radiosensitivitas rendah
antara lain adalah sistem saraf pusat (CNS), otot, tulang dan kartilago, serta
jaringan konektif (IAEA, 2004).
|
|
Efek
kerusakan akan bervariasi terhadap dosis radiasi bergantung pada sensitivitas
sel penyusun organ tersebut. Faktor utama yang berkontribusi terhadap variasi
efek kerusakan sel adalah kemampuan proliferasi yang dimiliki oleh sel
tersebut. Sel yang aktif berploriferasi memiliki potensi kerusakan yang lebih
cepat dibandingkan dengan sel yang kurang aktif berploriferasi. Pada tabel 2.3 berikut
ini akan ditunjukkan besarnya dosis toleransi bagi beberapa jenis organ
disertai dengan respon fraksinasi yang dapat menghasilkan efek akut maupun
kronis bagi organ tersebut (Joiner & Kogel, 2009).
Tabel 2 Dosis toleransi, respon
frkasinasi (rasio
) untuk kerusakan akut, dan kerusakan kronis organ
pada manusia (Joiner & Kogel, 2009)
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Kartilago
(masa
pertumbuhan)
|
Pertumbuhan terhenti
|
Pertumbuhan
selanjutnya
|
6
|
20
|
|
Kartilago
(dewasa)
|
Nekrosis
|
Bulan-
tahun
|
70
|
Berkaitan
dengan kerusakan vascular
|
|
Tulang
(dewasa)
|
Osteoradionecrosis
|
Tahun-puluhan
tahun
|
60
|
mandibula
: 40-50
|
Kerusakan
vascular dan trauma
|
Jaringan
konektif
|
Fibrosis
|
9
bulan-tahun
|
2
|
60
|
Reaksi kronis
yang paling sering terjadi
|
Kapiler
|
Perubahan kapiler
|
6
bulan-tahun
|
3
|
60
|
Berkontribusi
pada variasi efek kronis
|
Pembuluh
besar
|
Perubahan pada dinding pembuluh,
stenosis
|
Tahun
|
70
|
Serupa
perubahan atherosclerotic
|
(berlanjut)
Tabel 2
Lanjutan
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Jantung
|
Perubahan
ECG, arrhythmia
|
Selama
Radioterapi
|
3
|
20
|
Reversibel
|
Cardiomyopathy
(pericarditis)
|
Bulan-tahun
|
40
|
|||
Kulit
|
Eritema
|
Selama Radioterapi
|
9-10
|
||
Radiodermatitis kering
|
Selama Radioterapi
|
10
|
40(100cm2)
|
||
Radiodematitis basah
|
Selama Radioterapi
|
10
|
60(100cm2)
|
||
Gangrene, ulcer
|
3
|
55(100cm2)
|
|||
Folikel
rambut
|
Kerontokan rambut
|
Selama
Radioterapi (minggu ke-4)
|
7
|
40
|
(berlanjut)
Tabel 3 Lanjutan
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Kelenjar
sebaceous
|
Kulit kering
|
Selama
radioterapi
(minggu
ke-2)
|
12
|
Disfungsionalitas sementara
|
|
Kelenjar
prespiratory
|
Kulit kering,
disfungsionalitas transpirasi
|
Selama
radioterapi
(minggu
ke-4)
|
30-40
|
Disfungsionalitas permanen
|
|
Oral mucosa
|
Ulcerative mucositis
|
Selama
radioterapi
(minggu
ke-2-3)
|
10
|
20
|
|
Kelenjar
saliva
|
Atropi/ fibrosis
|
Selama
radioterapi
(minggu
ke-2)
|
60-70
|
||
Esofagus
|
Disphagia
|
Selama
radioterapi -bulan
|
40-45
|
Mucositis
awal
|
|
Ulcer-fistula
|
55
|
||||
Perut
|
Atony
|
Selama
radioterapi
|
4
|
20
|
|
Ulcer
|
Bulan
|
50
|
(berlanjut)
Tabel 4 Lanjutan
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Usus halus
|
Malabsorpsi
|
Selama
radioterapi
|
8
|
30
|
|
Ulcer/obstruksi
|
Bulan
|
4
|
40
|
||
Usus besar
|
Diare
|
Selama
radioterapi-setelah radioterapi
|
10-20
|
||
Ulcer/obstruksi
|
Bulan-tahun
|
45
|
|||
Rektum
|
Procitis
Inflamasi
kronis, ulcer
|
Selama
RT
Bulan-tahun
|
5
|
50
60
|
|
Hati
|
Veno-occlusive
disease (VOD)
|
2-3
minggu
|
30
|
Letal setelah seluruh organ
terirradiasi, sehingga efek kronis hanya terjadi setelah sebagian organ
terirradiasi
|
|
Fibrosis
|
Bulan-tahun
|
(berlanjut)
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
saluran
empedu (biliary tract)
|
Fibrosis
Stenosis/stricture
|
Bulan-tahun
Bulan-tahun
|
1
|
||
Pankreas
|
Fibrosis
|
Bulan-tahun
|
50-60
|
Gejala efek akut tak diketahui
|
|
Ginjal
|
Nephropathy
|
9
bulan-tahun
|
2
|
20
|
|
Ureter
|
Penyempitan (stricture)
|
2
tahun
|
60-70
|
||
Kandung kemih
|
Cystitis
|
Selama
radioterapi
|
10
|
20-35
|
|
Penyusutan (shrinkage), ulceration
|
Tahun-puluhan
tahun
|
50
|
|||
Uretra
|
Penyempitan
|
Bulan-tahun
|
5-10
|
60-70
|
|
Larynx
|
Oedema
|
Selama
radioterapi
|
2-4
|
45
|
Perubahan kualitas suara secara permenen, nekrosis terjadi
puluhan tahun setleah irradiasi dosis tunggal
|
Oedema kronis, nekrosis
|
Bulan
|
70
|
(berlanjut)
Organ
|
Manifestasi
|
Waktu yang dibutuhkan
untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Paru-paru
|
Pneumonitis
|
2-6
minggu
|
5
|
12-14
|
|
Pneumonitis
|
4-6
minggu
|
5
|
45
|
||
Fibrosis
|
6
bulan-2 tahun
|
4
|
|||
Testis
|
Sterilitas permanen
|
minggu-bulan
|
1,5
|
||
Ovarium
|
Sterilitas permanen
|
minggu-bulan
|
2,5
|
||
Uterus
|
Atropi
|
Bulan-tahun
|
100
|
||
Vagina
|
Mucositis
|
Selama
RT
|
30
|
||
Ulcer, fibrosis
|
Bulan-tahun
|
50
|
|||
Payudara
(anak-anak)
|
Pertumbuhan terhambat
|
Pada
masa pubertas
|
10
|
||
Payudara
(dewasa)
|
Fibrosis/atropi
|
Tahun
|
2-3
|
60
|
(berlanjut)
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Payudara
(dewasa)
|
Fibrosis/atropi
|
Tahun
|
2-3
|
60
|
|
Kelenjar
adrenal
|
disfungsionalitas
|
Bulan-tahun
|
90
|
||
Kelenjar
pituitary/diencephalon (anak-anak)
|
Defisit
hormon pertumbuhan
|
Buan
-tahun
|
18-24
|
Retardasi pertumbuhan
|
|
Cerebrum
(anak-anak)
|
somnolence
syndrome
|
Selama
–setelah radioterapi
|
24
|
||
Cerebrum
(dewasa)
|
Nekrosis
|
Bulan-tahun
|
55
|
||
Spinal cord
|
Lhermitte
syndrome
|
minggu-bulan
|
35
|
Reverseibel
|
|
Cervical/thoracic
|
Radiation
myelopathy
|
6
bulan-2 tahun
|
2
|
55
|
|
Payudara
(dewasa)
|
Fibrosis/atropi
|
Tahun
|
2-3
|
60
|
|
Kelenjar
adrenal
|
Disfungsionalitas
|
Bulan-tahun
|
90
|
||
Thoracic/lumbar
|
Radiation
myelopathy
|
6
bulan-2 tahun
|
2
|
55
|
|
Saraf tepi
|
Disfungsionalitas
|
Bulan-tahun
|
60
|
(berlanjut)
Organ
|
Manifestasi
|
Waktu yang
dibutuhkan untuk manifestasi
|
Rasio
(Gy)
|
Dosis toleransi
per total volume organ (Gy)
|
Keterangan
|
Indra perasa
|
disfungsionalitas
|
Selama
radioterapi-bulan
|
30
|
Reverseibel
|
|
Lymph nodes
|
Atropi permanen
|
Bulan-tahun
|
70
|
||
Lymphatic
vessel
|
Sklerosis
|
Bulan-tahun
|
90
|
Sering terjadi berkaitan dengan
fibrosis jaringan konektif
|
|
Sumsum tulang
|
Hypoplasia
sementara
|
selama
radioterapi
|
10
|
2
|
irradiasi seluruh tubuh
|
Lethal
aplasia (1 tahun)
|
5
|
4
|
irradiasi seluruh tubuh
|
||
Aaplasia
permanen
|
Selama-
setelah radioterapi
|
DAFTAR PUSTAKA
Ikrar, T. (2013). Harapan Baru Pengobatan Kanker. Kabari
News Akses tanggal 18 April, 2015,
dari http://kabarinews.com/kesehatan-harapan-baru-pengobatan-kanker/55534.





thank you.. Sist
ReplyDelete